Anaphylaxie
Das ist im Notfall zu tun!Anaphylaxie - Der Notfall bei Allergien
Die Anaphylaxie ist die schwerste Komplikation einer allergischen Sofortreaktion und stellt die häufigste Notfallsituation in der Allergologie dar. Sie kann lebensbedrohlich sein.
Häufigste Auslöser sind Nahrungsmittel und Insektengifte.
Symptome - Die typischen Beschwerden
Symptome können an unterschiedlichen Organen auftreten, die zum Teil hintereinander, zum Teil gleichzeitig – aber nicht zwangsläufig immer in gleicher Ausprägung – auftreten.
Am häufigsten (in 80–90 % der Fälle) beginnen die Reaktionen mit subjektiven Allgemeinsymptomen und Hauterscheinungen (zum Beispiel Urtikaria 62 %, Angioödem 53 %), manchmal mit Kribbelgefühl an Handflächen und Fußsohlen. Im Fortschreiten treten dann bei 24 % der Betroffenen im Magen-Darm-Trakt Übelkeit auf, in 16 % der Fälle kolikartige Schmerzen, bei 27 % Erbrechen und in 5 % der Fälle Durchfall 5 %.
Bei 49 % der Patienten sind die Atemwege betroffen. Sie leiden unter Atemnot, die durch eine Verengung der oberen Luftwege im Sinne eines Kehlkopfödems oder als asthmatische Bronchokonstriktion (35 %) ensteht.
Die Anaphylaxie kann Auswirkungen auf das Herz-Kreislauf-System haben, beispielsweise mit Tachykardie und Blutdruckschwankung in bis zu 42 % der Fälle. Diese können so weitreichend sein, dass sie bis hin zum anaphylaktischen Schock führen können
Symptome der Anaphylaxie
1. subjektive Allgemeinsymptome
- Unruhegefühl
- auffällige Müdigkeit bei Kindern
- Kribbelgefühl an Handflächen, Fußsohlen oder Genitalbereich
- metallischer oder fischiger Geschmack im Mund
- Sehstörungen
- Angstgefühl
2. Haut
- Juckreiz am ganzen Körper
- Quaddelbildung (Nesselsucht, Urtikaria)
- umschriebene Gewebsschwelllungen (Angioödem, z.B. Augenlider, Lippe, Zunge)
- anfallsartige flächige Rötung (Flush)
3. Magen-Darm-Trakt
- Überkeit, Erbrechen
- Bauchkrämpfe, Koliken
- Durchfall, Stuhl- oder Harnabgang
4. Atemwege
- Rhinokonjunktivitis (Naselaufen, Augentränen)
- Atemnot, Giemen
- Asthmaanfall
- Kloßgefühl (Verschluss der oberen Luftröhre, Glottisödem)
- Atemstillstand
5. Herz-Kreislauf-System
- Herzklopfen, Tachykardie
- Blutdruckabfall
- Kollaps, Kreislaufschock, Herzrhythmusstörungen
sofortige Behandlung
Eine allergische Akutreaktion kommt immer unerwartet.
Falls bei Ihnen bereits eine Allergie bekannt ist, sollten Sie immer ein Notfallset dabei haben:
Notfallset
1. Antihistaminika: als Schmelztablette oder Tropfen
z.B.: Aerius-Schmelztablette 5mg: 2 bis 4 Tabeletten im Mund zergehen lassen;
oder Fenistil-Tropfen
2. Prednisolon: als Lösung oder Tabletten
z.B. Okrido (Prednisolon): Flasche austrinken;
oder Celestamine (Betamethason): Flasche austrinken
bei Lungenbeschwerden zusätzlich:
3. Lungenspray (selektiver Beta2-Adrenozeptoragonist)
z.B. Salbutamol;
oder Fenoterol (z.B. Berotec)
bei starker Reaktion zusätzlich:
4. Adrenalin mittels Autoinjektor
z.B. Anapen (wird in den Muskel der Außenseite des Oberschenlels gespritzt (auch durch die Hose)
5. Notarzt anrufen ☎ 112
Allgemeine Maßnahmen:
- Abbrechen der Allergenzufuhr
- Frischluft (wenn möglich Sauerstoffgabe)
- symptomgerechte Lagerung (ggf. stabile Seitenlage)
- Beruhigend Einwirken; auffordern, ruhig zu atmen
- Kontrolle von Puls und Blutdruck (Vitalzeichen)
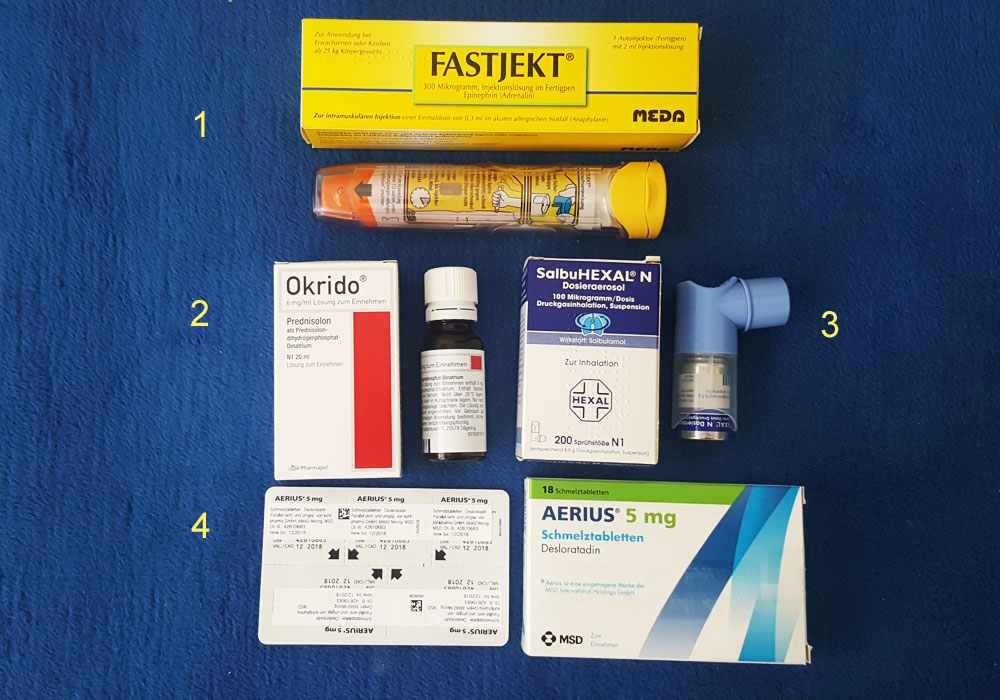
Notfallset bei anaphylaktischer Reaktion::
1. Adrenalin als Autoinjektor (z.B. Fastjekt)
2. Kortikoid (z.B. Okrido)
3. Lungenspray (z.B. Salbutamol)
4. Anthistaminika (z.B. Aerius-Schmelztablette)
Die drei wichtigsten Wirkstoffe
In der medikamentösen Behandlung der Anaphylaxie ist Adrenalin von zentraler Bedeutung. Adrenalin (im angelsächsischen Sprachraum Epinephrin) ist seit über 100 Jahren im Einsatz.
Antihistaminika (H1-Antagonisten) werden bei leichten Reaktionen, Glukokortikosteroide zur Verhinderung von Spätphasenreaktionen eingesetzt.
Auslöser eines anaphylaktischen Schocks
Die wichtigsten Anaphylaxieauslöser bei Erwachsenen sind Insektengifte, Nahrungsmittel und Arzneimittel.
Die häufigsten Nahrungsmitteln, die für schwere allergische Reaktionen (Jahr 2017) verantwortlich waren, sind beim Erwachsenen Weizen (14%), Meeresfrüchte (10%), Haselnüsse (7%), Soja (6%) und Sellerie (6%).
Bei Kinder. waren es Erdnüsse (25%), Kuhmilch (12%), Hühnerei (11%), Haselnuss (8%), Cashew (7%).
Zusätzlich haben sogenannte unspezifische Summations-/Augmentationsfaktoren von Bedeutung, wenn es nur nach gleichzeitigem Einwirken anderer, oft unspezifischer Faktoren plus Allergenkontakt zur Reaktion kommt.
Dazu zählen:
- körperliche Anstrengung
- Medikamentengabe (z.B. Azetylsalizylsäure, Betablocker, ACE („angiotensin converting enzyme“) - Hemmer)
- akuter Infekt
- psychischer Stress
- Alkoholgenuss
- gleichzeitigew Einwirken verschiedener Allergene.
Häufigste Auslöser einer Anaphylaxie
| Insektengifte n = 2074 | |
|---|---|
| Wespe | 1460 |
| Biene | 412 |
| Hornisse | 93 |
| Hummel | 5 |
| Bremse | 4 |
| Mücke | 4 |
| Nahrungsmittel n = 1039 | |
| Hülsenfrüchte (auch Erdnuss) | 241 |
| tierische Proteine | 224 |
| Nüsse | 199 |
| Getreide | 101 |
| Früchte | 65 |
| Gemüse | 63 |
| Kräuter/Gewürze | 55 |
| Zusatzstoffe | 13 |
| Sonstige | 17 |
| Daten aus einem Anaphylaxieregister im deutschsprachigen Raum (nur freiwillige Meldungen) 2014 | |
Hintergrundinformation: Wie wirkt Adrenalin?
Adrenalin ist eines von drei endogenen Katecholaminen, das zusammen mit Noradrenalin im Nebennierenmark gebildet und wie Kortison bei Stress freigesetzt wird.
Zusammen mit anderen blutdrucksteigernden Systemen – wie zum Beispiel das Renin-Angiotensin-System – ist das die Ursache für das häufige spontane Abklingen von Symptomen.
Adrenalin bindet an Katecholaminrezeptoren.
Die Spezifität ist aber dosisabhängig: im niedrigem Dosisbereich überwiegen Beta-1- und Beta-2-Rezeptoreneffekte, im mittleren sind die durch Alpha- und Betarezeptoren vermittelten Effekte ausgeglichen. Im höheren Dosisbereich spielt die durch Alpharezeptoren vermittelte Vasokonstriktion die größere Rolle.
Aufgrund dieser Wirkungen wird Adrenalin auch bei nichtallergischen Zuständen eingesetzt, zum Beispiel zur Vasokonstriktion bei örtlichen Operationen, zur Behandlung von Postintubationsstörungen und bei Krupp- oder Pseudokrupp.
Die antianaphylaktische Wirkung von Adrenalin beruht vor allem auf der Stimulation von Alpha- und Betarezeptoren.
Über die Alphaadrenozeptoren kommt es zu einer Vasokonstriktion im Bereich der präkapillären Arteriolen von Haut, Schleimhäuten und Niere sowie zur Kontraktion der glatten Muskulatur im venösen Gefäßbett, was zur Erhöhung des peripheren Gefäßwiderstandes und des Blutdrucks führt.
Dadurch vermindern sich die durch die erhöhte Gefäßpermeabilität entstandenen Gewebsödeme.
Gleichzeitig erweitert Adrenalin über Beta-2-Adrenozeptoren die Bronchien und die Gefäße insbesondere in der Skelettmuskulatur.
Die Stimulation der Betaadrenozeptoren führt zu einer Steigerung der Herzfrequenz und Herzmuskelkontraktilität bei gleichzeitiger Erweiterung der Koronararterien.
So kommt es zu einer Steigerung des Herzminutenvolumens, allerdings bei erhöhtem Sauerstoffverbrauch. Durch die verstärkte Herzleistung steigt der systolische Blutdruck an.
Adrenalin kann in höheren Konzentrationen sowie bei sehr schneller Anflutung (zum Beispiel bei intravenöser Gabe) arrhythmogen wirken. In hohen Konzentrationen kann die kontrahierende Wirkung der α-Rezeptoren auf die Koronargefäße gegenüber der dilatierenden Wirkung der Beta- 2-Adrenozeptoren überwiegen und zu Herzmuskelnekrosen führen.
Über die Aktivierung von Beta-2-Rezeptoren und Erhöhung von intrazellulärem zyklischen Adenosin-Monophosphat (cAMP) wird die Mediatorfreisetzung aus Effektorzellen herunterreguliert.
Die Wirkungen von Adrenalin auf die verschiedenen Rezeptoren sind dosisabhängig und werden durch unspezifische andere Faktoren beeinflusst, wie zum Beispiel Hypoxie, Azidose, Alter oder Chronizität der Stimulierung.
Adrenalin antagonisiert wesentliche pathogenetische Mechanismen, die in der Entstehung und Ausprägung einer Anaphylaxie beteiligt sind:
- Hypovolämie durch periphere Vasodilatation und Versacken von Volumen im Gewebe
- Ateminsuffizienz durch Bronchokonstriktion oder Schleimhautödem im Bereich der oberen Luftwege
- Herzversagen durch die negativ inotrope Wirkung von Mediatorsubstanzen.
Literatur: Adrenalin in der Akutbehandlung der Anaphylaxie, Ring, Johannes; Klimek, Ludger; Worm, Margitta, Dtsch Arztebl Int 2018; 115(31-32): 528-34; DOI: 10.3238/arztebl.2018.0528
Leitlinie Anaphylaxie, Akuttherapie und Management, Stand: 31.12.2013 , gültig bis 31.12.2018